こんにちは、空飯です。
意識障害の対応って難しいですよね?
意識障害の原因は多岐にわたりますし、状態によって搬送先や処置が変わりこちらも多岐にわたります。
そこで、この記事では意識障害に対応するべく種類、症状、対応方法などをまとめました!
さらに、意識所外の原因や代表疾患の覚え方も記載しています。
「AIUEOTIPS」よりも「まずい、意識に障害、試して酸素」のほうが覚えやすいですよ。
もくじ
- 1 意識障害について
- 2 そもそも意識障害はなぜ起こる?
- 3 意識障害をきたす病態(一次病変と二次病変)
- 4 一次病変と二次病変の説明と特徴
- 5 【意識障害】疾患の特徴、入院、手術の必要有無
- 6 意識障害の原因ゴロ合わせ覚え方【まずい、意識に障害、試して酸素】
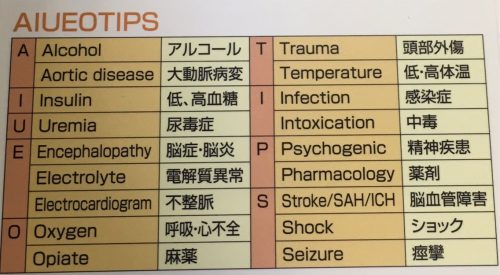
- 7 「AIUEOTIPS」
- 8 【おすすめ】意識障害原因判別のフローチャート
- 9 意識障害の現実的な救急活動の一例
- 10 状況から判断する意識障害の原因判別
- 11 バイタル等から意識障害の原因判別
- 12 各種神経所見と代表的な疾患
- 13 急変する可能性のある病態
- 14 搬送医療機関の選定
- 15 意識障害時の内因性ロードアンドゴー
- 16 脳卒中の前触れ症状
- 17 頭蓋内ヘルニアの特徴
- 18 脳出血の好発部位
- 19 脳出血の部位と症状
- 20 意識障害を動画で学ぶ
- 21 失神の原因・好発年齢・特徴
- 22 まとめ
- 23 参考図書
意識障害について
(2017/5/28追記)
覚醒は上行性網様体賦活系 内容は大脳皮質
そもそも意識障害はなぜ起こる?
- 酸素
- エネルギー源(グルコース)
- 脳血流
これらのいずれかが障害されると結果的に意識障害が起こる。
脳の酸素消費量は全身の酸素消費量の約20%
脳の血流は全身の血流の約15%
したがって、脳血流が低下した場合酸素、エネルギー源が障害されて意識障害が発生。
LOC(意識消失)の原因と覚え方
L 糖 gLucose
O 酸素 Oxygen
C 脳血流 Cerebral blood flow
D 薬剤 Drug
意識障害をきたす病態(一次病変と二次病変)

出典 救命士テキスト
上記画像のように意識障害を起こす病態はきわめて多岐にわたります。
分類に分けると一次性脳病変(頭蓋内に病変がある場合)と二次性脳病変(頭蓋外に原因がある場合)があるので理解しておくと便利。
一次病変と二次病変の説明と特徴

出典 救命士テキスト
一次性脳病変とは
脳血管障害や頭部外傷のように脳自体に病変があって意識障害が発症する場合。
二次性脳病変とは
ショックや低酸素血症のように脳以外に病変があり,結果として脳機能の低
下が起こり,意識障害が発症する場合。
【意識障害】疾患の特徴、入院、手術の必要有無
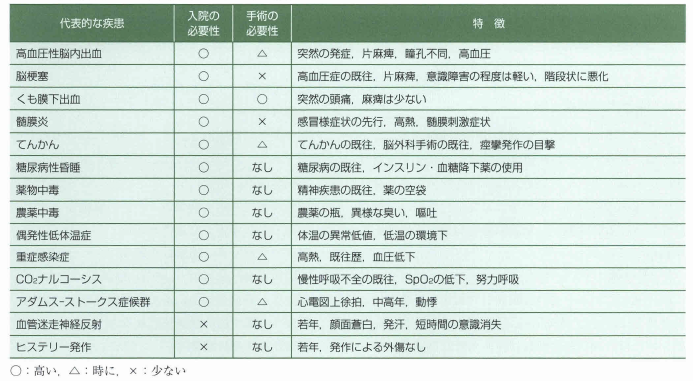
出典 救命士テキスト
入院の必要性=二次医療機関以上目安にできる表ですね。
あくまで目安なので一概に言えませんが参考までに。
意識障害の原因ゴロ合わせ覚え方【まずい、意識に障害、試して酸素】

出典 救命士テキスト
これを覚えると意識障害に遭遇したときに何が原因なのかを見当つけやすくなります。
「い」と「し」が二つあるので注意が必要。
「AIUEOTIPS」

個人的に「まずい、意識に障害、試して酸素」をおすすめします。
【おすすめ】意識障害原因判別のフローチャート
この表は意識障害の特徴的な所見をうまくまとめてあります。
役立つので覚えておくといいですよ!
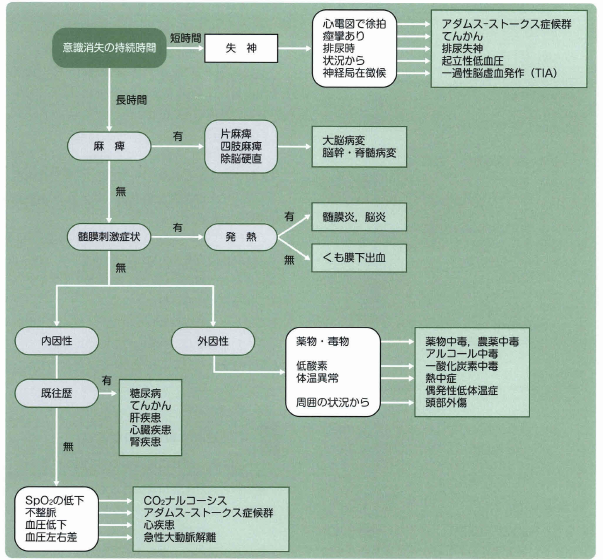
出典 救命士テキスト
上記のように判別できますが、このようにスムーズにはいきません。
- 問診(傷病者のところまで案内してもらいながら)
- 初期観察
- 問診(本人が無理なら周りに)
- 全身観察
これらを観察してから上の表を合わせると推測しやすくなるかもしれません。
これが現実的な活動になりそうですね。
たとえば…
意識障害の現実的な救急活動の一例
出典 救命士テキスト
- 【問診】救急隊の○○です。具合の悪い方はどちらですか?(移動しながら)どうされましたか?→朝見に行ったら「うーうー」いうだけで会話できません。
- 【問診】普段はしっかり話せる人ですか?自分のことはできますか?食事やトイレも自分でできます?(ADL確認)→はい、話せますし自分でできる人です。
- 【初期観察】救急隊の○○です。わかりますか?→「うーうー」(呼びかけ開眼JCS10)
- 【初期観察】呼吸と脈みさせてください。異常なし。隊員プローブ装着。
呼吸18、脈拍75、橈骨充実、SpO2 98%(酸素投与いらなそうだな) - 【問診】家族の方、昨日の夜は問題なかったんですか?最後にしっかりしているところを見たのは?何かかかっている病気や飲んでいる薬はありますか?どこにかかっていますか?→最後に話したのは21時で普通でした。ただ、昨日の朝から体調がすぐれず、食事も残してました。病気は高血圧と糖尿病でその薬は近医の○○医院からもらってます。
- 【全身観察】(低血糖疑いが強そうだな)○○さん、手を握れますか?手を挙げたまま保持してください。目を見ますねー…隊員、収容後血糖測定!(血糖値Lo表示)
こんな感じの流れだと思います。
フローチャートだと結果的にこうなった感じですね↓

出典 救命士テキスト
やっぱり、現実的な活動ではフローチャートで進めるよりも
- 問診(傷病者のところまで案内してもらいながら)
- 初期観察
- 問診(本人が無理なら周りに)
- 全身観察
がスムーズかつ的確になりそうです。現場帰りにフローチャートで原因を判断するには効果的になりそうですね!
こちらの記事では意識レベルの判別を詳しくまとめました。
携帯でブックマークしておいて「嗜眠」ってなんだっけ?
ってなった時見る。などして活用してください。
状況から判断する意識障害の原因判別

出典 救命士テキスト
意識障害の病態の判断において,病歴の聴取は非常に大切で、判断の60~70%は病歴の聴取の正否で決まるともいわれている。
7つの問診と原因判別のポイント
1初発症状 どう起きた?
2発症の様式 どのように発生した?
3随伴症状の発現の順序 どうなっていった?
4意識障害の時間的経過 だんだんと変化した?持続?回復?
5既往歴の把握 例)糖尿病でインスリン使用時なら低血糖性昏睡。
6現場の状況の観察 例)周囲に薬の空袋や農薬の瓶がないか,転倒や転落などの可能性がないか,など観察する。
7所持品の検査 本人が会話不可で家族などもいなければ情報収集は極めて困難である。そんな時、所持品検査で診察券、常用薬などの手がかりが発見されることがある。
これら傷病者本人や家族,あるいは周囲にいた人たちからできるだけ情報を集めることが重要である。
[ad#co-3]
バイタル等から意識障害の原因判別

この表は意外と便利で、バイタル異常や症状が観察されたとき照らし合わせると役立つ。
各種神経所見と代表的な疾患

神経症状で異常所見が見られたときに照らし合わせると役立つ。
逆に言うと、これらの神経症状を観察しにいかなければならない。
意識障害で必要な神経症状の観察
- 瞳孔
- 眼位・眼球運動
- 眼振の有無
- 四肢運動機能(姿勢の異常,バビンスキー反射の有無)
- 脳幹反射の障害 角膜反射 咽頭反射 咳反射 これらの消失
急変する可能性のある病態
- くも膜下出血:意識レベルの突然の悪化, 呼吸停止
- 急性大動脈解離:突然の血圧低下
- 各種頭蓋内出血病変:脳ヘルニアの急激な伸展
- C02ナルコーシス:酸素投与後の突然の呼吸停止
搬送医療機関の選定
脳神経外科手術の可能な病院に搬送すべき傷病者
- 片麻揮
- 瞳孔不同
- 突然の激しい頭痛で発症
- 頭部外傷が疑われる場合
- 頭蓋内圧完進症状
CT検査の可能な医療機関に搬送すべき傷病者
- 短時間の意識消失発作
- 意識レベルI桁
- 片麻疹のある場合
※たとえ失神と判断されても,意識消失が明瞭な場合には,CT検査の可能な医療機関に搬送したほうが安全と判断される。
かかりつけの医療機関を選定
既往歴があり通院中の医療機関が明らかな傷病者。
- 糖尿病
- 腎不全
- 肝疾患
- 心疾患
- 精神疾患
- 呼吸器疾患
- てんかん
などの既往歴があり,かつ傷病者の観察の結果,これらの既往症が意識障害の原因に密接に関連していると判断される場合には,かりつけの医療機関を選定する。
意識障害時の内因性ロードアンドゴー

出典 救命士テキスト
上記の異常がみられたら詳細観察はせずに迅速に搬送する。
こちらの記事では内因性ロードアンドゴーを詳しくまとめました。
脳卒中の前触れ症状
tPA静注治療法の適応なる可能性があるが発症後4.5時間以内に治療開始が必須。そのため発症3.5時間以内の病院収容が望ましい。
頭蓋内ヘルニアの特徴

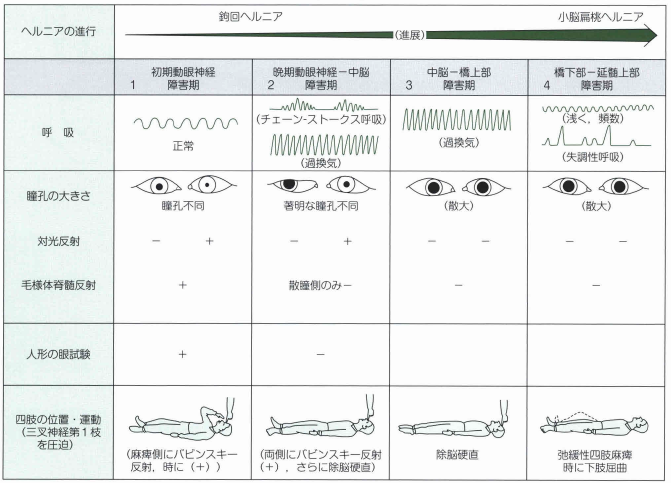
出典 救命士テキスト
脳出血の好発部位
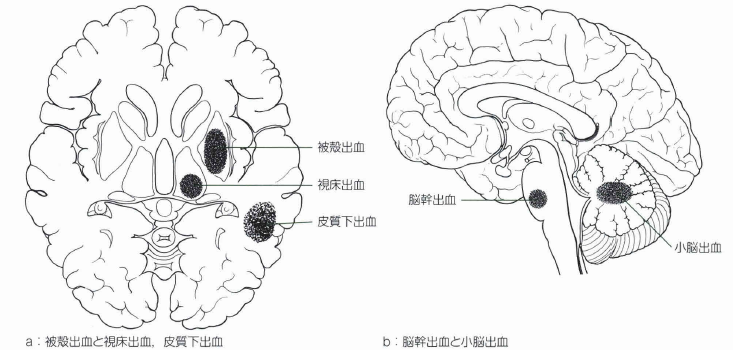
出典 救命士テキスト
脳出血の部位と症状
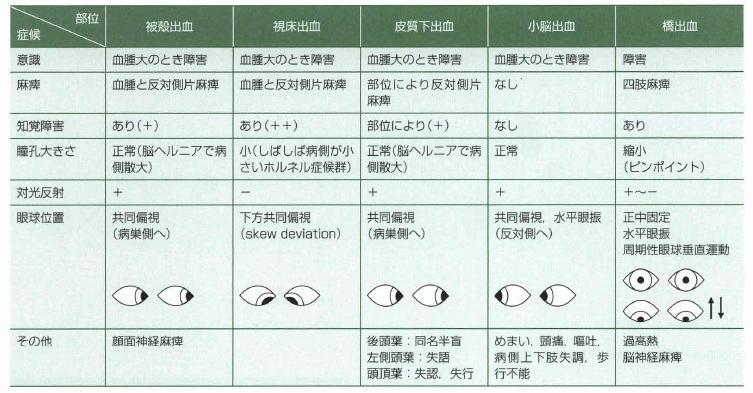
出典 救命士テキスト
意識障害を動画で学ぶ
失神の原因・好発年齢・特徴
(2017/5/28追記)
起立性低血圧
中高年 めまいやふらつきが主訴となる
血管迷走神経反射
10代 若年成人 発作は1~2分間。発汗・顔面蒼白の症状を呈する
過換気
若い女性 四肢のしびれ、異常知覚(しびれ)、テタニーを呈する
心律動異常
中高年 頻脈性または徐脈性不整脈。動悸を呈する
ヒステリー発作
10代、若年成人 他人の注意を引こうとする反応であり、発作時も意図的かつ協調的である
まとめ

意識障害の現場は多いです。
意識障害の原因も多岐にわたり、判別に苦戦します。
個人的には「低血糖、脳卒中」をまずは観に行きます。
理由は、現場の多くの症例がこの2点だから。
さらに、低血糖、脳卒中だと救急隊の活動が変ってくるからです。
たとえば、低血糖なら「ブドウ糖投与」が必要になります。
また、脳卒中であればCPSS、KPSSの観察と、発症時間の把握が必要です。
なにより、脳卒中対応病院への搬送を急がなくてはなりません。
高齢者の意識障害だと「結局原因がわからなかった」
なんてことも多いです。
最後に、意識障害で気管牽引してるのに気道確保をしなかったり、BVM補助換気をしない隊員も見受けられます。
酸素化は救急隊の要です。
意識障害の傷病者には「気道確保は必要か。補助換気は必要か。」を自分に問いかけるようにしましょう!
ブドウ糖投与についてはこちらの記事で詳しくまとめております。
参考図書


























①意識の清明度(覚醒)
これは痛み刺激や呼びかけによる反応。
上行性網様体賦活系に存在するといわれる。
②意識の内容(認知、見当識など)
認知に関する中枢は大脳皮質全体に存在するといわれる。