こんにちは、空飯です。
最近参加した飲み会で「あなたの顔、セミの抜け殻に似てますね」と言われました。
その発言が何を意図したものかは不明ですが、夏も終わりに近づき、まさにセミファイナルな今日この頃。
救急隊員さんにおきましては熱中症患者の搬送を多く体験した夏だったのではないでしょうか?
ところで皆さんは熱中症ガイドラインの存在をご存じですか?
熱中症のバイブルのようなものです。
最近こちらを読んだので、忙しい皆さんのためにわかりやすくポイントだけ理解できるように整理しました。
まだ読んでない方は是非!
【追記2018.9.4】
今回から血小板ちゃんが登場します。
絵を描いてくださった@chatsune21さん、ありがとうございます!
グッツの物販などもしているようなので、興味ある方は是非!
https://whitelolita.booth.pm/items/757668
あのねっ!あのねっ!血小板ちゃん描いたの! pic.twitter.com/AHQPJIJu8M
— ちゃつね🍭@みみけ🐯とら09 (@chatsune21) 2018年8月29日
もくじ
- 1 【その1】熱中症の発生頻度はどのくらいか?
- 2 【その2】どのような人が熱中症にかかりやすいか?
- 3 【その3】熱中症の発生に関係する気象条件にはどのようなものがあるか?
- 4 【その4-1】熱中症の分類方法と症状、対応一覧
- 5 【その4-2】熱中症の重症度はどのように判定するか?
- 6 【その5】熱中症の予防・治療には何を飲めばよいか?
- 7 【その6】新たな冷却法は有効か?
- 8 【その7】冷却目標温度と冷却時間はどのぐらいが適切か?
- 9 【その8】熱中症に合併するDIC の治療は必要か?
- 10 【その9】熱中症における臓器障害に有効な治療は何か?
- 11 【その10】熱中症の後遺障害にはどのような特徴があるか?
- 12 【その11】熱中症死亡例の特徴にはどのようなものがあるか?
- 13 全体のまとめ
【その1】熱中症の発生頻度はどのくらいか?
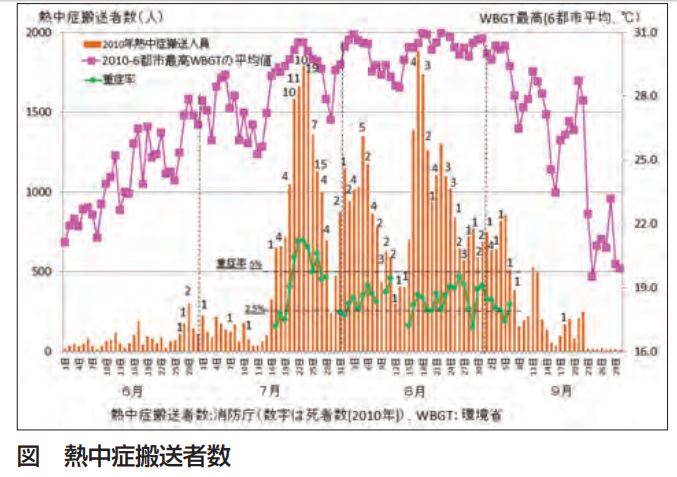
- 2013 年 入院数 35,571 人(全体 の 8.7%)
- 死亡者は 550 人(全体の 0.13%)
- 65 歳以上が 474 人(死亡の 86%)
- 65 歳以上が 184,834 人(全体の 45%)
- 熱中症の発症時期は梅雨明け後 7 月中旬から 8 月上旬にかけてピーク
- 発症時刻は 12 時および 15 時前後の日中が最も多い。
熱中症患者の多くは65歳以上の高齢者。
さらに死亡のする割合の多くが高齢者。
つまり
高齢者=熱中症になりやすく重症化しやすい
【その2】どのような人が熱中症にかかりやすいか?

答え 高齢者がなりやすい。
- 若年男性のスポーツ、中壮年男性の労働による労作性熱中症は屋外での発症頻度が高く重症例は少ない。健康な人が短時間で発症する。診断も比較的容易で治療への反応も良い。
- 高齢者では男女ともに日常生活のなかで起こる非労作性熱中症の発症頻度が高い。
- 屋内での発症頻度が増加している。また、重症例が多い。徐々に進行し、周囲の人に気付かれにくく対応が遅れる危険性がある。
- 屋内で発症する非労作性熱中症では、高齢、独居、日常生活動作の低下、精神疾患や心疾患などの基礎疾患を有することが熱中症関連死に対する独立危険因子である。
- 屋内で発症する非労作性熱中症は高齢の女性、独居に多く、精神疾患、高血圧、糖尿病、認知症などの基礎疾患を有する症例は重症化しやすい。
- 特に高齢者になるほど熱に対する感受性、体温調節能、活動レベルは低下し、基礎疾患を有する頻度が高いことから、屋内発症、重症例が多いと考えられる。
- 高齢者ほどエアコン設置率が低く、使用を控える傾向にある。
- 男性が多い。(男性は危険因子の1つ)
- 若い人はスポーツでなることが多い。(屋外での発症頻度が高く重症例は少ない)
※陸上競技などグラウンドでのスポーツは重症率が高い傾向にある。 - 中壮年男性は労働でなることが多い。(屋外での発症頻度が高く重症例は少ない)
※農林、土木、製造業などの肉体労働で発症頻度が高い。短い雇用期間は危険因子。 - 向精神薬の内服は入院に対する独立危険因子であるとともに、熱中症関連死のリスクを30%上昇させる 。発汗減少による熱の放散低下や薬物自体が高体温を誘発することが原因と考えられる。
労作性熱中症は減少傾向。
しかし、温暖化や高齢化、核家族化といった社会背景から高齢者の日常生活における非労作性熱中症は増加傾向。
熱中症弱者である高齢者の熱中症予防策が大切になってきますね。
【その3】熱中症の発生に関係する気象条件にはどのようなものがあるか?
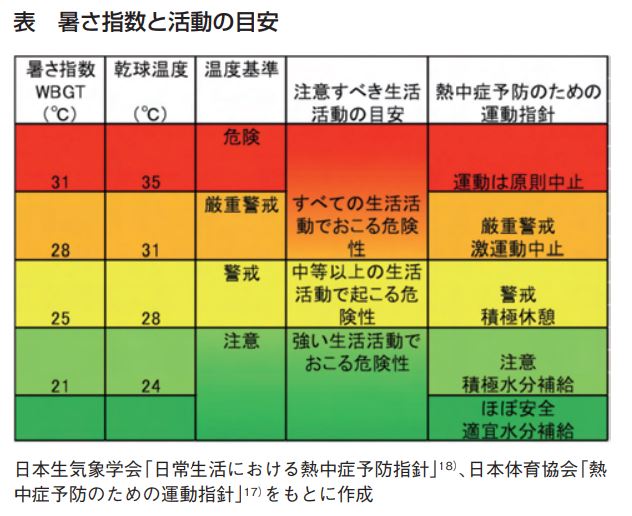
答え
- 気温が高い
- 湿度が高い
- 風が弱い
- 日射・輻射が強い
これら4つは熱放散をさまたげるため、熱中症の発生リスクを増加させる。
- 熱中症では気温・湿度・風速・日射輻射の4つが関係する。「暑さ指数(WBGT)」が推奨される。
- 梅雨明け前後の暑さのピークで、熱中症の発生リスクが最も高く、重症率も高い。
- 暑くなる前は、真夏よりも低い温度で熱中症が発生する。
暑いとなぜ熱中症になるのか?
- 気温の上昇→放熱効果上がらず
- 多湿環境→汗が乾かず気化熱奪えない
- 風がない→対流の効果ない
熱放散がうまくできない状態は熱中症に陥りやすい。
【その4-1】熱中症の分類方法と症状、対応一覧
答え
暑熱環境における身体適応の障害によって起こる状態の総称
↓かんたんに説明すると↓
「暑いところにいて、具合が悪くなり、他に原因が思いあたらなければ熱中症」
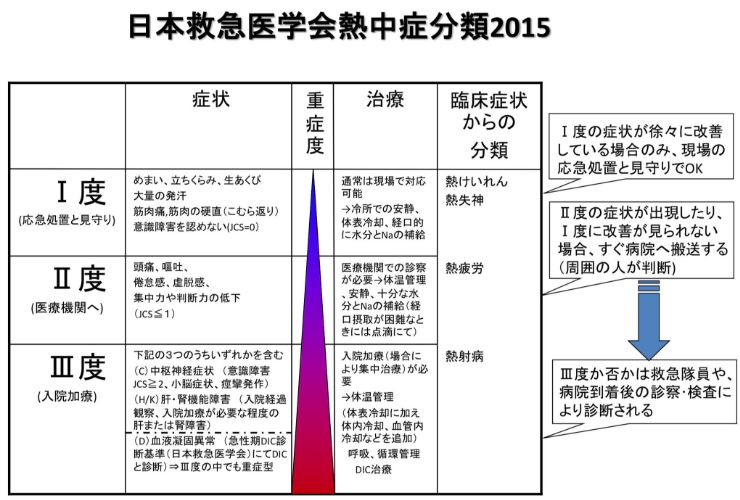
熱中症の重症度分類と症状、対応一覧
| 分類 | 症状 | 重症度 | 治療 | 従来の分類 | 対応 |
|---|---|---|---|---|---|
| Ⅰ度 (応急処置と見守り) |
めまい | 小 | 通常は受診を必要としない安静、冷却、経口的に水分とNaの補給 | 熱失神、熱痙攣 | Ⅰ度の症状が徐々に改善している場合のみ、現場の応急処置と見守りでOK |
| 大量の発汗 | |||||
| 欠伸(あくび) | |||||
| 筋肉痛 | |||||
| 筋肉硬直(こむら返り) | |||||
| Ⅱ度 (医療機関へ) |
頭痛 | 中 | 受診が必要体温管理、安静、十分な水分とNaの補給(経口摂取が困難なときには点滴) | 熱疲労 | Ⅱ度の症状が出現したりⅠ度に改善がみられない場合、すぐ病院へ搬送する |
| 嘔吐 | |||||
| 倦怠感 | |||||
| 虚脱感 | |||||
| 集中力や判断力の低下 | |||||
| Ⅲ度 (入院加療) |
①中枢神経症状 | 大 | 必要に応じて集中治療、体温管理、体外冷却、体内冷却、呼吸、循環管理DIC治療 | 熱射病 | Ⅲ度か否かは救急隊員や病院到着後の診察、検査により診断される |
| 意識障害、小脳症状、痙攣発作 | |||||
| ②肝、腎機能障害 | |||||
| ALT、AST、BUN、Creの上昇 | |||||
| ③血液凝固異常 | |||||
| 急性期DIC診断基準にてDICと診断 | |||||
| ※上記いずれか1つ |
- Ⅰ度は現場対処可能。
- Ⅱ度は速やかに医療機関への受診が必要
- Ⅲ度は医療者の判断により入院が必要
- 暑いところにいる、いたあとの体調不良は熱中症の可能性がある。
- 予防が一番大事。
- 早期認識、早期治療で死に至るのを回避できる。
暑いところにいて、具合が悪くなり、他に原因が思いあたらなければ熱中症
【その4-2】熱中症の重症度はどのように判定するか?
答え
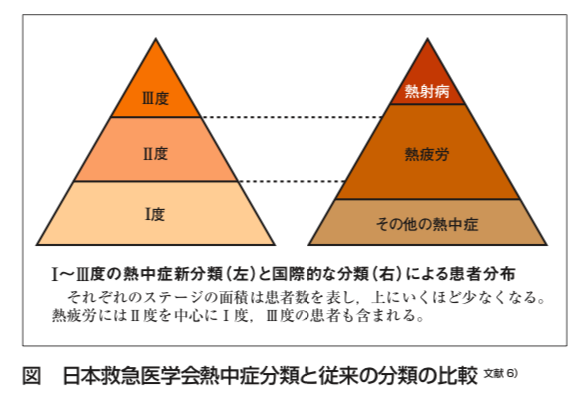
上の表を参考にする。さらに救急隊は「意識障害」がポイントになる。
【救急隊員の為の熱中症の分類】
ポイントは『意識障害』があるかないか。
少しでも意識障害があれば二次以上に搬送。
JCS2以上ならⅢ度熱中症。三次医療機関に搬送する。セミファイナルな暑さなこの頃。
来年のためにも熱中症の記事を作成中。
日本一わかりやすいガイドラインの解説を目指します。 pic.twitter.com/HdTLLzB0KW— 空飯|救急救命士学習塾 (@SORAMESI1) August 27, 2018
- Ⅰ度は現場にて対処可能な病態
- Ⅱ度は速やかに医療機関への受診が必要な病態
- Ⅲ度は採血、医療者による判断により入院(場合により集中治療)が必要な病態
- Ⅰ度は軽度の状態を指し,従来の分類で言うところの熱失神、日射病,熱痙攣に相当する。
- Ⅱ度は中等症で、熱疲労に相当する。
- Ⅲ度は従来の熱射病にあたる最重症の病状を想定している。
- Ⅲ度は中枢神経症状、肝・腎機能障害 、血液凝固異常などの臓器障害を呈するものであり、医療機関での診療、検査の結果から最終判断される。
ポイントは『意識障害』があるかないか。
少しでも意識障害があれば二次以上に搬送。
JCS2以上ならⅢ度熱中症。三次医療機関に搬送する。
【その5】熱中症の予防・治療には何を飲めばよいか?
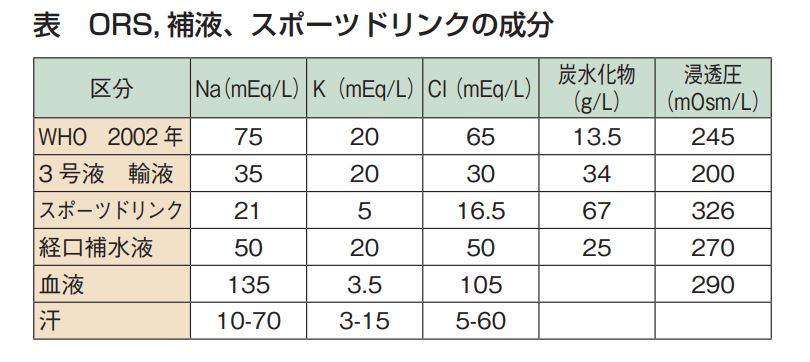
答え 出来れば経口補水液。なければ砂糖を混ぜた塩水を飲む。
- 塩 分 と 水 分 の 両 者 を 適 切 に 含 ん だ も の(0.1~0.2% の食塩水)が推奨される。
- 現実的には市販の経口補水液が望ましい。

あのねっ!あのねっ!
熱中症予防には摂取した方がいい3要素があるんだよ。
- 糖分
- 塩分
- 水分
水分だけでなく、塩分や糖分もとろうね。
- 通常の水分・電解質補給であれば市販のスポーツドリンクで十分。
- 生来健康な成人でも下痢や嘔吐、発熱、発汗、経口摂取不足でいわゆる夏バテを感じた際に飲むことで熱中症の予防になる。
- スポーツドリンクでの頻回な飲水でも問題ないが、スポーツドリンクは塩分量が少なく、糖分が多いことを認識してお必要がある(表)。
- 水分のみの補給では自由水は補給されるものの Na が希釈され痙攣の閾値を下げ、また補給された水分は血清浸透圧の低下による水利尿によって体外に排泄されてしまう 。
- 梅昆布茶や味噌汁などもミネラル、塩分が豊富に含まれており熱中症の予防に有効と考えられる。
- 簡単な水分補給としては体重測定をおこない、その減少分と同等の水分補給が有効。
- 1L の水に 1 から 2g の食塩と砂糖大さじ 2 – 4 杯(20 – 40g)の糖分を加えたものが効率よく水分を吸収でき有効な予防になる。
- 市販の飲料水であれば Na 量を 100mL あたり 40-80mg 含んだものが良い。
暑い時期はこまめに水分を取る。アクエリアスとかポカリとか味噌汁などを飲む。
【その6】新たな冷却法は有効か?
答え
血管内冷却カテーテルを用いた深部冷却および水冷式体表冷却(ゲルパッド法、ラップ法)に関しては、現時点では十分な検討がなされていない。

あのねっ!あのねっ!
最近の医療では3つの冷却方法が注目されているんだよ。
- 血管内冷却カテーテル
- 深部冷却
- 水冷式体表冷却(ゲルパッド法、ラップ法)
だけど、まだ効果があるかわからないの。
これからに期待だね。
これらの新たな冷却法を熱中症患者に使用した報告は症例報告のみであり、冷却法に関する有効性は十分に検討されていない。
まだよくわからない。今後検討していくことになっている。
【その7】冷却目標温度と冷却時間はどのぐらいが適切か?

答え
深部体温が 38℃台になるまで積極的な冷却処置を行う。高体温の時間が長くなると予後が不良となるため、できるだけ早く冷却する。
労作性熱中症に対しては、ショック状態など生命を脅かす合併症が存在しない限り、病院に搬送する前に水槽に浸漬させる、または大量の水を噴霧させるなどして、できるだけ早期から冷却処置を行うことが推奨されている。

あのねっ!あのねっ!
救急隊の人にアドバイスなの。
搬送しながら水を噴霧して、うちわであおぐのが効果的なんだって。
直腸温を指標に低体温へ陥らない冷却処置について検討した研究では、浸漬させる水槽の水温が 10℃未満であれば38.6℃、10℃以上であれば 37.8℃の直腸温を目標とした冷却をおこなえば、低体温を生じることなく、安全であったことが報告されている。(救急隊は深部体温を測れない)
非労作性熱中症における冷却目標温度や冷却時間を検討した研究報告は見られないが、高体温の時間が長くなることで予後が不良となるため、労作性と同様にできるだけ早期に 38℃台になるまで冷却することが望ましい。(救急隊は深部体温を測れない)
意識障害を伴う重症熱中症に対しては、病院に搬送する以前より水を噴霧させるなど、積極的な冷却処置を開始し、病院到着後は直腸温をモニタリングし深部体温が 38℃台(救急隊は深部体温を測れない)になるまで全身管理の下に冷却処置を効果的に行うことが後遺症を生じないためにも重要となる。
救急隊はとにかく冷やす。頸部、大腿動脈、腋下を冷却。
ぬるま湯を霧吹きで吹きかけ送風するのも有効。
アルコールや氷で直接冷やさない。(熱放散を防ぎ、うつ熱をきたすから)
【その8】熱中症に合併するDIC の治療は必要か?
答え
十分な検討がされていない。
DIC は重症熱中症に合併すると考えられる。熱中症に合併する DIC に関して、その発生機序と病態、治療の必要性、治療する場合の薬剤選択に関しては十分な検討がなされていない。
DICとは?播種性血管内凝固症候群(はしゅせい けっかんない ぎょうこ しょうこうぐん)のこと。
【その9】熱中症における臓器障害に有効な治療は何か?
答え
重症熱中症により生ずる臓器障害は中枢神経、肝、腎、循環器などの多臓器に及ぶ。
これらの各臓器障害に対する、十分に検討され確立した治療方法はなく、対症療法を行っているのが現状。
3つの治療法
- 中枢神経障害に対する低体温療法
- 肝障害・肝不全に対する輸血・血漿交換・肝移植
- 血液浄化療法
低体温療法が熱中症による中枢神経障害の進行を軽減させた可能性はある。
今後検証が必要。
今後検証が必要。
熱中症の病態改善に血液浄化療法が寄与する可能性はある。
全体的に検証していく必要があるようです。
救急隊は特に意識しなくていいかも。
【その10】熱中症の後遺障害にはどのような特徴があるか?
答え
熱中症の主たる後遺障害は中枢神経障害。
深部体温が高く、高度の意識障害や血圧低下など循環障害を認める場合に生じる傾向がある。
症状として小脳失調やパーキンソン症候群などの報告がある。
退院時に残存する中枢神経障害は 1 年後も改善なく存在することが報告されている 。
中等症である熱疲労では、中枢神経障害を認めるものの、これらの症状は 3 〜 6 ヶ月後には改善している。
非労作性熱中症の予後については、後方視的研究において、体温がより高く、血圧が低下し、意識レベルが低下した場合に死に至りやすいことが報告さている。
- 利尿薬の服用
- 施設入所高齢
- 心疾患・悪性疾患の既往
- 40℃より高い深部体温
- 血圧低下、意識障害
- 救急車による搬送
- 冷却した時間
- 乳酸、トロポニン I、クレアチニンの値
- 高齢
- 自立生活困難
- 心疾患
- 精神疾患
- 独居
Ⅲ度熱中症を防ぐことが重要ですね!
【その11】熱中症死亡例の特徴にはどのようなものがあるか?
- 高齢
- 日常生活動作が低下している
- 心疾患の治療歴
- 精神疾患の治療歴
- 来院時のバイタルサインが悪いこと(高体温、収縮期血圧低下、意識状態の低下)
精神疾患も熱中症における死亡率上昇のリスク
高齢の方はリスクが大きい。
全体のまとめ

ざっくりと読めるように要点を書きだしました。
簡単にでも読んでおくと知識として役立ちます。
救急隊として役立つ情報としては「意識障害での重症度分類」です。
熱中症疑いで意識障害が少しでもあればⅡ度以上なので要搬送です。
【追記2018.9.4】
それにしても血小板ちゃんかわいいなー。
記事書いてるだけで癒されます。
絵を描いてくださった@chatsune21さん、改めて本当にありがとうございます!
グッツの物販などもしているようなので、興味ある方は是非!(大切なので2回目w)
https://whitelolita.booth.pm/items/757668
https://twitter.com/chatsune21/status/1034736392478187520
熱中症ガイドライン2015はこちらから読めます↓

参考
1)厚生労働省:レセプト情報・特定健診等情報提供に関するホームページ
2)総務省消防庁ホームページ:熱中症情報
























答え 7 月中旬から 8 月上旬にかけて多く、時間は12時から15時の日中。